Une nouvelle ère pour le VIH à travers le prisme du cas Africain
 lundi 3 octobre 2016
lundi 3 octobre 2016 
Cet article provient de la revue scientifique Nature du 16 juillet 2016 volume 535 page 215
Voir en ligne : http://www.nature.com/news/south-af...
Il y a seize ans, un malade de onze ans est devenu le visage humain de l’épidémie de SIDA qui balayait l’Afrique du Sud. Debout, parlant devant des milliers de conférenciers à la Conférence international sur le sida à Durban, le petit Nkosi Johnson a plaidé avec le gouvernement d’Afrique du sud pour commencer à donner l’azidothymidine (AZT) aux femmes enceintes vivant avec le VIH afin de ne pas transmettre le virus à leurs bébés. « N’ayez pas peur de nous - nous sommes tous les mêmes », a-t-il dit à l’auditoire très ému. Johnson, lui même positif au VIH dès sa naissance, a provoqué un moment de grande émotion au cours d’une semaine tendue qui avait été dominée par des affrontements entre les scientifiques, les militants et les négationnistes du SIDA. Le président sud-africain, Thabo Mbeki, a suscité une condamnation internationale quand il a ouvert la réunion avec un discours qui n’a pas reconnu le VIH comme cause du SIDA.
Cette semaine à Durban a été un moment décisif pour la réponse du monde contre le sida. Comme c’était la première conférence international sur le sida jamais organisée dans un pays en développement, la réunion a braqué les projecteurs sur l’épidémie en Afrique, où la maladie faisait rage comme nulle part ailleurs.

Dans les pays développés, les médicaments antirétroviraux (ARV) ont donné de l’espoir à ceux qui vivent avec le VIH, mais dans les pays pauvres, le sida était encore une peine de mort pour les personnes qui ne peuvent se permettre le coût astronomique des traitements : environ 10.000 $ par personne et par an. Durant la semaine de la conférence, on estime que 2.500 sud-africain sont morts du sida - un quart étant des enfants. Johnson est décédé moins d’un an après avoir prononcé son discours.
La semaine suivante, les déclarations faites lors de la conférence internationale sur le sida à Durban - ont radicalement changé. Les négationnistes de la lutte contre le sida du gouvernement se sont apaisés, et les financements internationaux ont pu être versés.
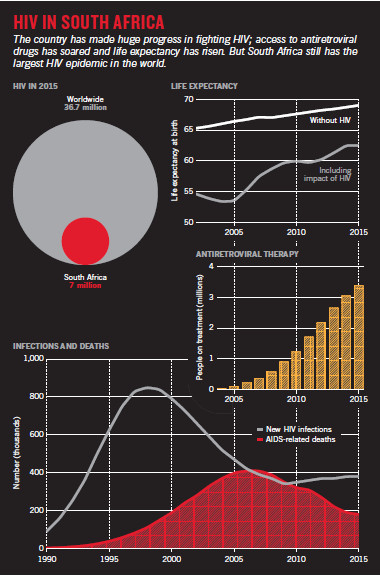
Aujourd’hui, environ la moitié des 7 millions d’habitants du pays vivant avec le VIH sont sous ARV - un des plus grand programme dans le monde. Un accès élargi aux médicaments est en grande partie responsable d’un saut dans l’espérance de vie moyenne en Afrique du Sud à la naissance, de 53,4 ans en 2004 à 62,5 en 2015 (voir « Le VIH en Afrique du Sud »). La transmission mère-enfant est tombée d’un sommet de 30% au début des années 2000 à seulement 1,5%. « C’est un résultat miraculeux qui montre au monde ce qui peut être fait », dit Steffanie Strathdee, doyen associée de Global Health Sciences à l’Université de Californie, San Diego, et l’une des intervenantes de premier rang lors de cette conférence.
Mais d’énormes défis restent à relever. L’Afrique du Sud supporte encore la plus grande épidémie de VIH dans le monde, et le taux de nouvelles infections reste désespérément élevé, en particulier chez les jeunes femmes. À l’épicentre de l’épidémie, la province du KwaZulu-Natal, dans certaines communautés une jeune fille de 15 ans a un risque de contracter le VIH dans sa vie d’environ 80%. Les épidémiologistes ont du mal à comprendre la situation ici pour la simple raison que les personnes infectées sont difficiles à suivre. Le programme d’ARV est massif et met une pression énorme sur le système de santé publique déjà très secoué - et pourtant le pays vient de signer pour une augmentation majeure qui pourrait doubler le nombre de personnes prenant des médicaments.
Pour les médecins et les chercheurs en médecine, l’âge des ARV a fait éclater les à priori. Ils commencent tout juste à comprendre comment l’exposition à long terme aux médicaments et le VIH lui-même pourrait affecter la santé. Certains explorent ce qui arrive aux personnes qui atteignent l’âge moyen ou le début de la vieillesse, après des décennies de traitements. D’autres tentent de travailler sur les enfants qui sont exposés au VIH et ARV dans l’utérus. Que faire face à des problèmes de santé, même s’ils ne contractent pas le virus.
Ces résultats pourraient se révéler important pour le reste du monde, où les ARV pourrait bientôt être déployés à une échelle sans précédent. L’organisme mondial de stratégie face au SIDA, l’ONUSIDA, a fixé un objectif connu sous le nom 90-90-90 : d’ici 2020, 90% des personnes vivant avec le VIH devraient connaître leur statut ; 90% des personnes diagnostiquées devrait être sous ARV ; et 90% des sous ARV doit avoir des niveaux non détectables du virus. L’Afrique du Sud a été un terrain d’essai - pour voir si les programmes ARV peuvent monter en charge dans les pays en développement, et pour voir ce qui se passe pour la population. « Le succès de l’Afrique du Sud à vaincre le sida est la clé de l’effort mondial pour stopper le sida », dit Salim Abdool Karim, directeur du Centre pour le programme SIDA de la recherche de Durban - Afrique du Sud.
La vie avec le VIH
Le visage du VIH en Afrique du Sud est aujourd’hui celui d’une jeune femme appelée Thembisa Mbhobho. A l’entrée de l’autoroute N12 à Khayelitsha, township du Cap, un panneau mural de 15 mètres de haut accueil les automobilistes. il porte le slogan « « Il y a une vie au-delà du VIH ».
Mbhobho sait tout à ce sujet, étant l’une des millions de Sud-Africains sous ARV journalièrement pour maintenir le virus à distance. « Vous pouvez vivre pendant plus de 50 ans si vous prenez votre médicament correctement », dit-elle. Mbhobho a été volontaire pour être sur la fresque murale, peinte par des artistes locaux pour la Journée mondiale contre le sida l’an dernier, avec le soutien de Médecins sans Frontières.

« J’ai été diagnostiqué en 2008. J’ai commencé à prendre des ARV en 2014 », à l’age de 26 ans. Son prénom signifie « promesse » dans sa langue maternelle, le xhosa. Aujourd’hui, le virus est indétectable dans son corps et son sang, réduisant sa probabilité de transmettre. Elle aime quand les gens la reconnaissent sur la peinture murale, ou dans la publicité télévisée à laquelle elle participe pour encourager les gens à connaître leur statut sérologique. « Ils me motivent, ils disent que je dois resté là : présente, visible ». Son fils de cinq ans n’est pas infecté, grâce aux médicaments qui lui ont été donnés pendant la grossesse et dans le travail de Mbhobho . Elle espère qu’un jour il sera un pilote, ou un avocat.
La route pour généraliser la prise des ARV a été chaotique en Afrique du Sud. Son premier programme de traitement communautaire a commencé en 2001 à Khayelitsha, mais à cause des idées VIH-négationnistes suivies par Mbeki et d’autres dirigeants politiques, le programme - avec beaucoup d’autres dans les premiers jours - a été étiqueté comme une « étude de faisabilité ».
Certaines personnes dans la communauté médicale internationale doutaient que les ARV pouvaient être administrés de manière efficace en Afrique. En 2001, le chef de l’Agence américaine pour le développement international, Andrew Natsios, a gagné une "certaine" notoriété en plaidant que le traitement ne fonctionnerait pas, parce que beaucoup de gens en Afrique « n’ont pas vu une horloge ou une montre de toute leur vie », et ainsi seraient incapables de prendre leurs pilules à temps.
Il s’est trompé. Les premières études ont montré que les résultats d’adhérence au traitement ont été, en fait, meilleurs dans les cohortes africaines que dans les Etats-Unis [1]. En 2004, lorsque l’Afrique du Sud a commencé à offrir un accès gratuit aux ARV à travers le système de santé publique, un peu moins de 50.000 citoyens ont reçu un traitement. En 2007, le nombre était de plus de 380.000, et aujourd’hui, il est bien plus de 3 millions.
Mais les programmes ont eu des résultats différents en Afrique du Sud que dans les milieux à ressources élevées en Europe et en Amérique du Nord. « En Europe, quand les ARV sont arrivés, les services hospitaliers étaient rarement plein de personnes gravement malades », explique Gilles van Cutsem, coordinateur médical pour MSF en Afrique du Sud. « Quand nous avons commencé notre programme anti VIH à Khayelitsha, la salle d’attente était pleine de gens malades dans des brouettes. Il y en a moins maintenant, mais les gens très malades continuent d’affluer ». Malgré les campagnes d’information et des médicaments gratuits, beaucoup de gens attendent encore trop longtemps pour être testés et traités, dit-il.
Garder la trace de première prise de l’ARV a été un challenge difficile. Le centre de de la base de données de l’Afrique australe internationale d’épidémiologie pour évaluer le sida à l’Université de Cape Town a suivi l’inscription des traitements et de la conservation puisque l’initiative a été créée en 2006. Mais même ces données pourtant simples ont été difficiles à recueillir et à interpréter, dit Morna Cornell, chercheur principal et chef de projet au centre. Parfois, la même personne se présente dans plusieurs dossiers différents - ayant déménagé, peut-être, et a commencé à aller à une clinique différente. Beaucoup d’autres sont inscrits, mais sont « perdus de vue ». Pendant longtemps, les données clinique du VIH du centre ont montré un faible nombre de décès dus au SIDA et une grande perte pour le suivi. Mais lorsque les données ont été intégrées avec le registre des décès du pays à la fin des années 2000, il est apparu que plus de 30% de ceux déclarés comme perdus étaient en fait morts.
Le suivi devrait être plus facile avec l’introduction prévue d’identificateurs uniques des patients, dit Cornell. Elle pense que de meilleures données aideront l’Afrique du Sud pour améliorer ses programmes de VIH et aider les recherches futures. De nombreux scientifiques aimeraient voir les données cliniques recueillies beaucoup plus détaillées, de sorte qu’ils puissent savoir ce qui se passe lorsque de grandes populations prennent des ARV à long terme. Il y a une richesse de la recherche sur les effets sur la santé des médicaments, mais une grande partie vient d’Europe ou d’Amérique du Nord, où les populations de patients sont beaucoup plus petites et les ressources médicales sont considérablement plus grandes.
Des facteurs complexifiant
La résistance aux médicaments est un problème qui se profile. Dans les pays riches, les tests de résistance se font couramment sur chaque personne diagnostiquée avec le VIH afin qu’ils reçoivent les médicaments les plus efficaces. Mais en Afrique du Sud, seuls quelques-uns des médicaments ARV disponibles sont fournis gratuitement par le biais du système de santé du pays, et la résistance a tendance à être mal gérée. « Les gens pensent que la résistance aux médicaments est pas un problème supplémentaire. Mais l’endroit où la résistance va émerger à nouveau est ici. Vous ne pouvez pas envoyer de telle quantité de médicaments sans cette expérience », dit Deenan Pillay, virologue et directeur du Centre Afrique Wellcome-Trust-financé pour la santé des populations près de Durban.
Le Centre africain détient une grande richesse avec ses données longitudinales, recueillies à partir d’une communauté d’environ 100.000 ménages dans le district rural de uMkhanyakhude, à environ 2 heures de route au nord de Durban, dans le KwaZulu-Natal. Effectivement, les données montrent que la résistance sont un problème croissant. Entre 2010 et 2012, la proportion de nouveaux cas de VIH qui étaient déjà résistants aux médicaments, a augmenté de 7% - et Pillay est persuadée qu’elle se développera davantage. « Les gens sont basés sur des styles de combinaisons de médicaments sans obtenir de l’aide. C’est un grand risque », dit-il.
Le vieillissement de la population sud-africaine des personnes sous ARV est un autre axe de recherche. La fraction des personnes infectées par le VIH qui ont plus de 50 ans vas tripler dans les 30 prochaines années [2]. Des études ont montré que certains cancers sont plus fréquents chez les personnes qui prennent des ARV, et l’utilisation à long terme des médicaments a été liée à un risque accru d’hypertension, de diabète et d’obésité [3] - bien qu’il soit difficile d’établir si cela est causé par les médicaments ou par le VIH lui-même. Pour le savoir, les chercheurs se penchent maintenant sur les effets possibles des ARV sur le métabolisme. Les avantages de l’efficacité des médicaments l’emportent sur ces risques potentiels, mais les chercheurs en santé publique sont néanmoins curieux de savoir ce que peut être l’avenir d’une population qui prend d’importante quantité d’ARV.
En Europe et aux États-Unis, le vieillissement de la population vivant avec le VIH ont une tendance sans surprise à une situation de santé inférieure à ceux qui ne possèdent pas le virus. Mais il y avait une surprise pour Janet Seeley, une sociologue basée à la London School of Hygiene et Tropical Medicine, quand elle et ses collègues ont examiné de près les données de plusieurs centaines de personnes âgées de plus de 50 en Ouganda et en Afrique du Sud . Ils ont constaté que les personnes séropositives qui prenaient des antirétroviraux avaient une meilleure qualité de vie et sont plus en mesure d’effectuer des activités quotidiennes que ne l’étaient leurs équivalents [4] séronégatifs.
« Ma première pensée a été : "cela doit être faux", mais c’est vraiment logique », dit-elle. Les soins pour les personnes atteintes du VIH ne sont pas toujours très sophistiqués, mais au moins ils voient un professionnel de la santé sur une base régulière. En Afrique du Sud, les personnes âgées qui ont reçu le traitement du VIH étaient plus susceptibles d’être en traitement pour d’autres maladies chroniques que ne l’étaient les gens dans le groupe de comparaison qui étaient séronégatifs.
Les chercheurs étudient également ce qui arrive aux enfants qui sont nés de mères atteintes du virus, mais ne sont pas eux-mêmes infectés. Les cliniciens ont constaté que ces enfants « exposés non infectés » ont tendance à avoir une moins bonne santé - tels que la densité plus faible des os, un poids à la naissance plus faible - que ceux qui sont nés de mères sans virus. Mais les preuves sont contradictoires : une revue publiée plus tôt cette année [5] indique que d’après certaines études les enfants exposés non infectés ont un risque accru de décès, d’autres éléments de preuve d’hospitalisation et de sous-nutrition, et d’autres, que l’on ne voyaient pas.
Même si les effets sont marginaux, le fait que près de 30% des enfants nés en Afrique du Sud entrent dans cette catégorie nécessite de prendre la question très au sérieux. Mark Cotton, responsable des maladies infectieuses à l’Hôpital Tygerberg d’enfants à Cape Town, est convaincu de ce qu’il a observé dans la clinique, que ces enfants réussissent moins bien que les autres. Le défi réside dans la résolution de la question « pourquoi » ?
« Il y a des théories indiquant que les femmes séropositives pourraient être plus malades, ou plus pauvres, ou qu’elles pourraient y avoir plus de TB dans ces maisons. Mais nous pensons qu’il faudrait aller au-delà « , dit-il.
Clive Gray, un immunologiste à l’Université de Cape Town, étudie les effets possibles du VIH in utero et l’exposition aux ARV sur les fœtus en développement et sur la santé à long terme d’un enfant non infecté. Grâce au financement des Instituts de recherche en santé du Canada, lui et quelques collègues étudient 500 paires mère-enfant - y compris les mères à la fois avec et sans virus - au Nigeria et en Afrique du Sud. L’étude n’est pas complète, mais Gray et ses collègues ont déjà repéré que les enfants séronégatifs nés de mères infectées ont une immunité plus faible dans leur première année de vie.
Quant à savoir si le VIH ou les ARV en sont la cause, Gris dit, qu’il est difficile à départager le vrai du faux. Et il n’est pas sûr que ce soit la question la plus importante à résoudre actuellement. « Ces enfants sont malades, et si cela est parce qu’ils sont exposés au VIH ou à la drogue, ou à la combinaison des deux, cela n’a pas d’importance d’un point de vue de la santé publique ». En fin de compte, le travail peut pointer vers d’autres moyens pour traiter le VIH chez les femmes enceintes. Et, dit Gris, : « la recherche pourrait aussi aider à expliquer pourquoi les femmes avec le virus ont souvent des enfants prématurés » - un autre facteur de confusion, car il est connu pour affecter négativement le développement des enfants.
Casser le cercle vicieux
Mais peut-être la question la plus urgente est de savoir comment le déploiement massif des ARV en Afrique du Sud aura une incidence sur les taux d’infection. Les gens qui ont une charge virale indétectable sont moins susceptibles de transmettre le virus à d’autres - un fait qui a conduit l’Organisation mondiale de la santé (OMS) à recommander l’année dernière que toutes les personnes séropositives pour le VIH prennent le plus rapidement des ARV, plutôt que d’attendre que leur numération des CD4 - un indicateur de progression de la maladie - soit tombé en dessous d’un certain niveau.
En mai, le ministre de la Santé de l’Afrique du Sud, Aaron Motsoaledi, a annoncé que le pays allait adopter ces lignes directrices à partir de Septembre. Une stratégie qui pourrait doubler le nombre qui reçoivent des ARV. Motsoaledi a également déclaré que son ministère fournirait un traitement prophylactique pour les travailleurs du sexe, qui ont un risque très élevé de contracter le VIH.
Même une couverture d’ARV inégale peut réduire les taux d’infection. Une étude menée par le Centre africain a constaté qu’une personne qui vit dans une communauté où 30-40% des personnes infectées par le VIH ont un traitement est 38% moins susceptible d’être infecté que quelqu’un vivant dans une communauté où moins de 10% ayant un traitement [6].
Dans la pratique, la thérapie basée sur les ARV disponibles a peu de chance d’obtenir un résultat rapide. Une difficulté majeure réside dans l’obtention de personnes testées en premier rapidement, et une autre pour les personnes séropositives, par l’acceptation du traitement - parce que beaucoup d’entre elles ne se sentent pas malades - et restent chez elles.
Pour atteindre ces personnes, le pays doit repenser ses programmes sur le VIH, dit van Cutsem. Les recherches menées par MSF ont constaté que permettre aux gens qui gèrent leur VIH, de demander moins d’aides cliniques. Permettant aux structures de santé de pouvoir agrandir leur positionnement. Dans ce cadre la prise en charge de kits d’auto-test est majeure.
Ceux-ci sont déjà en vente sur le comptoir dans les pharmacies sud-africaines, mais ne sont pas promus dans le secteur public-santé. « Il y avait une préoccupation initiale en Afrique du Sud que cela conduirait à de l’automutilation ou de la violence domestique. Mais franchement, il n’y a pas de preuve disant que le risque serait plus grand que si vous vous testez avec un conseiller », dit van Cutsem.
Il ne manque pas de scientifiques pour étudier l’épidémie en constante évolution. Depuis, l’Afrique du Sud a accueilli la Conférence internationale sur le sida en 2000, de nombreux centres de recherche de classe mondiale ont vu le jour pour développer des vaccins et des thérapies qui pourraient, un jour, remplacent les ARV. Et dans le courant de cette année, le pays va commencer un grand test d’un candidat au vaccin contre le VIH qui a montré des résultats prometteurs en Thailand [7]. Ce serait le premier essai de vaccin majeur au cours des années et qui, en cas de succès, pourrait faire une grande différence, surtout pour les femmes ayant le plus grand risque d’infection.
Pour la plupart des chercheurs qui reviennent à Durban la semaine prochaine, le voyage sera de rappeler à quel point ils doivent venir. « Avant les ARV, le VIH était le même partout dans le monde, en ce que chaque corps mort qui l’a obtenu », explique Carlos del Rio, un chercheur mondial de santé à l’école Emory University of Medicine à Atlanta, en Géorgie, et l’un des principaux orateurs en Durban cette année. « Mais après 1996, les gens ont cessé de mourir dans le monde développé. Il était à cette réunion à Durban qui nous a fait croire que l’impossible serait possible. Maintenant, les gens vivent en Afrique du Sud avec le VIH, autrement ils seraient morts ».
Mais la conférence fait également réfléchir del Rio à quel point il est important d’y d’aller. Un grand nombre de jeunes africains atteignent l’âge de la reproduction, et les encourager à comprendre et à gérer leur risque de VIH sera crucial pour le maintien de l’élan du continent. Certains n’auraient pas vu l’épidémie à son apogée, et pourraient devenir complaisants à propos de la nécessité de se protéger et protéger autrui. « Nous courons un risque énorme que si nous ne parvenons pas à évangéliser cette génération, l’épidémie pourrait être encore pire ».
« Sommes-nous à la fin du sida ? », se demande del Rio. « Je ne pense pas. Je pense que nous sommes au début de la fin du sida. Mais il faut poursuivre l’investissement, ne pas garder nos yeux sur la balle, ce pourrait être potentiellement dévastateur ».
Plus d'informations :
Linda Nordling, auteure de cet article, est une journaliste basé à Cape Town, Afrique du Sud.
Notes :
[1] Mills, E. J. et al. J. Am. Med. Assoc. 296, 679–690 (2006).
[2] Hontelez, J. A. C. et al. AIDS 25, 1665–1667 (2011).
[3] Julius, H. et al. Curr. HIV Res. 9, 247–252 (2011)
[4] Nyirenda, M. et al. BMC Publ. Health 12, 259 (2012)
[5] le Roux, S. M., Abrams, E. J., Nguyen, K. & Myer, L. Trop. Med. Int. Health 21, 829–845 (2016).
[6] Tanser, F. et al. Science 339, 966–971 (2013).
[7] Rerks-Ngarm, S. et al. N. Engl. J. Med. 361, 2209–2220 (2009).
